「 2型糖尿病への集約的治療による歯周病の改善 」【水谷幸嗣 講師】
公開日:2024.3.19
「 2型糖尿病への集約的治療による歯周病の改善 」
― 血糖管理による歯周ポケットの減少と歯周組織の炎症の改善 ―
― 血糖管理による歯周ポケットの減少と歯周組織の炎症の改善 ―

ポイント
- 2型糖尿病をもつ患者さんへの集約的な糖尿病治療によって、歯周炎が改善することを初めて明確に示しました。
- 口腔清掃状態に関わらず、血糖管理と歯肉の炎症が相関して変化することを明らかにしました。
- 糖尿病の治療において、医科歯科連携の重要性が高まってゆくことが期待されます。
東京医科歯科大学大学院医歯学総合研究科歯周病学分野の岩田隆紀教授と水谷幸嗣講師の研究グループは、九州大学、横浜市立みなと赤十字病院、総合南東北病院との共同研究で、2型糖尿病への集約的治療が、歯周病の炎症や検査値が改善することを明らかにしました。この研究は文部科学省科学研究費補助金の支援のもとでおこなわれたもので、その研究成果は、国際科学誌Journal of Clinical Periodontologyに、2024年3月6日にオンライン版で発表されました。
研究の背景
糖尿病は我が国で1,000万人が発症していると言われており、その治療には、チームとして様々な医学的管理に取り組む必要があります。糖尿病の発症や進行と歯周炎※1が相互に関わりがあることは多くの科学的根拠によって示されており、歯科治療もその管理の一部を構成しています。近年では、2型糖尿病※2をもつ患者さんへの歯周炎の治療によって、血糖値が改善する効果が実証されています。しかし逆向きに、糖尿病の治療が歯周炎を改善するかの検証については、ほとんど研究がなされていませんでした。そのため、糖尿病治療において、内科と歯科との連携が不十分になっている場合があります。
これまでに我々の研究グループでは、2型糖尿病によって血糖管理が困難になっている患者において、歯周炎の原因であるプラークの付着量に関わらず、炎症を起こしている歯周ポケット※3の総面積(PISA)が、ヘモグロビンA1c(HbA1c)※4および空腹時血糖値と有意な相関があることを報告しています。この関連にもとづいた仮説として、血糖管理を改善させると歯周炎が軽減する可能性が考えられました。
そこで、本研究では2型糖尿病によって血糖管理が困難な患者を対象に、糖尿病の集約的治療が歯周炎の状態に及ぼす影響を検討することを目的としました。
これまでに我々の研究グループでは、2型糖尿病によって血糖管理が困難になっている患者において、歯周炎の原因であるプラークの付着量に関わらず、炎症を起こしている歯周ポケット※3の総面積(PISA)が、ヘモグロビンA1c(HbA1c)※4および空腹時血糖値と有意な相関があることを報告しています。この関連にもとづいた仮説として、血糖管理を改善させると歯周炎が軽減する可能性が考えられました。
そこで、本研究では2型糖尿病によって血糖管理が困難な患者を対象に、糖尿病の集約的治療が歯周炎の状態に及ぼす影響を検討することを目的としました。
研究成果の概要
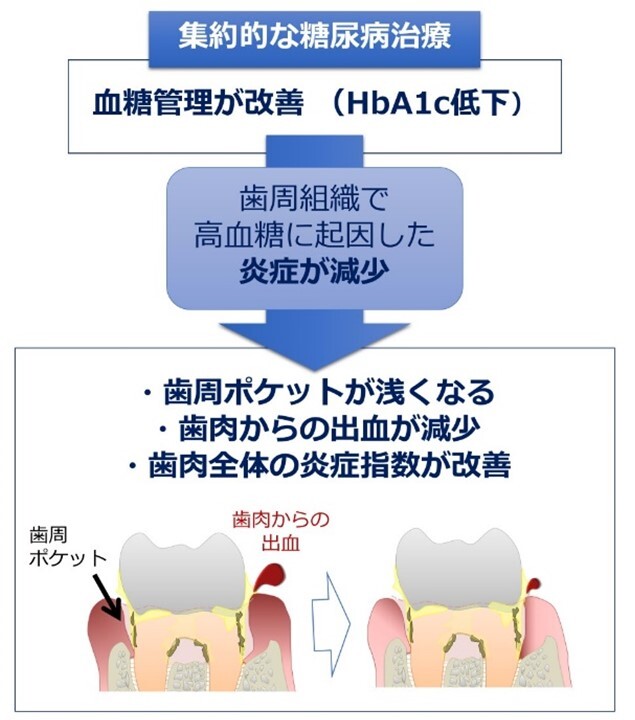
〔図1〕糖尿病治療による歯周炎の改善
本研究は東京医科歯科大学医学部倫理委員会(承認番号1573)、歯学部倫理委員会(承認番号993)の承認を受け、被験者への説明と同意の上で実施しました。被験者は本学医学部附属病院(当時)の糖尿病・内分泌・代謝内科を2型糖尿病で受診し、血糖管理が困難で2週間の教育入院と継続的な外来診療を受け、歯科での検査も希望された71名のうち、緊急を要する歯科治療の必要がない51名を対象としました。
集約的な糖尿病治療として、すべての被験者は教育入院中に、薬物療法に加えて、カロリー制限のための食事療法と、定期的な運動を含む生活習慣の改善の指導を受けました。退院後も外来患者として、引き続き治療と生活指導を継続しました。また、研究開始時点、開始後1、3、6か月に糖尿病治療の評価を行う包括的な検査の一環として口腔内検査を行いました。その際に、歯周病に関する検査に加え、口腔衛生指導と歯肉縁上の歯面清掃を毎回行い、急性炎症などで早期の治療を必要とする被験者には必要な処置を直ちに行うことによって、研究対象から除外しました。
その結果、6か月の観察期間終了後に解析の対象となったのは33名(平均年齢58.7±12.9歳)でした。平均HbA1cは9.6±1.8%から、1か月後には7.9±1.2%に、6か月後には7.4±1.3%に改善しました。また、口腔内の変化としては、歯の本数(平均24.3±5.5本)は全被験者において変化はなく、歯周炎のパラメータは6か月後に、口腔内全体の歯周ポケット深さの平均は2.3±0.6mmから2.0±0.5mmへ、4 mm以上の歯周ポケットの割合は12.3±13.4%から6.8±9.3%へ、プロービング時出血(BOP)は25.3±18.8%から9.7±9.7%へ、PISAは318.3±280.0mm2から134.8±165.6mm2へと改善しました〔図1〕。
これらの変化を、歯周病の治癒に影響を与える因子である、喫煙、Body Mass Index(BMI)の変化、および歯へのプラークの付着量(プラークコントロールレコード)の影響を補正して統計解析を行ったところ、口腔内全体の歯周ポケット深さの平均、PISAの減少量は、HbA1cの変化と有意に相関していました。
この結果で興味深い点は、歯周組織の炎症に直結する因子である口腔清掃状態とは無関係に、糖尿病治療後に歯周病パラメータの有意な改善がみられたことです。この知見は、高血糖が誘発する歯周組織における炎症が、糖尿病治療によって除去されたという機序を支持するものと考えられます。
ただし、臨床的には、歯周炎の重要な病因因子である歯肉縁下歯石が本研究中に除去されなかったため、深い歯周ポケットや出血などの歯周炎の症状は依然として残っており、研究期間終了後に歯周病専門医が必要な歯周治療を行いました。
集約的な糖尿病治療として、すべての被験者は教育入院中に、薬物療法に加えて、カロリー制限のための食事療法と、定期的な運動を含む生活習慣の改善の指導を受けました。退院後も外来患者として、引き続き治療と生活指導を継続しました。また、研究開始時点、開始後1、3、6か月に糖尿病治療の評価を行う包括的な検査の一環として口腔内検査を行いました。その際に、歯周病に関する検査に加え、口腔衛生指導と歯肉縁上の歯面清掃を毎回行い、急性炎症などで早期の治療を必要とする被験者には必要な処置を直ちに行うことによって、研究対象から除外しました。
その結果、6か月の観察期間終了後に解析の対象となったのは33名(平均年齢58.7±12.9歳)でした。平均HbA1cは9.6±1.8%から、1か月後には7.9±1.2%に、6か月後には7.4±1.3%に改善しました。また、口腔内の変化としては、歯の本数(平均24.3±5.5本)は全被験者において変化はなく、歯周炎のパラメータは6か月後に、口腔内全体の歯周ポケット深さの平均は2.3±0.6mmから2.0±0.5mmへ、4 mm以上の歯周ポケットの割合は12.3±13.4%から6.8±9.3%へ、プロービング時出血(BOP)は25.3±18.8%から9.7±9.7%へ、PISAは318.3±280.0mm2から134.8±165.6mm2へと改善しました〔図1〕。
これらの変化を、歯周病の治癒に影響を与える因子である、喫煙、Body Mass Index(BMI)の変化、および歯へのプラークの付着量(プラークコントロールレコード)の影響を補正して統計解析を行ったところ、口腔内全体の歯周ポケット深さの平均、PISAの減少量は、HbA1cの変化と有意に相関していました。
この結果で興味深い点は、歯周組織の炎症に直結する因子である口腔清掃状態とは無関係に、糖尿病治療後に歯周病パラメータの有意な改善がみられたことです。この知見は、高血糖が誘発する歯周組織における炎症が、糖尿病治療によって除去されたという機序を支持するものと考えられます。
ただし、臨床的には、歯周炎の重要な病因因子である歯肉縁下歯石が本研究中に除去されなかったため、深い歯周ポケットや出血などの歯周炎の症状は依然として残っており、研究期間終了後に歯周病専門医が必要な歯周治療を行いました。
研究成果の意義
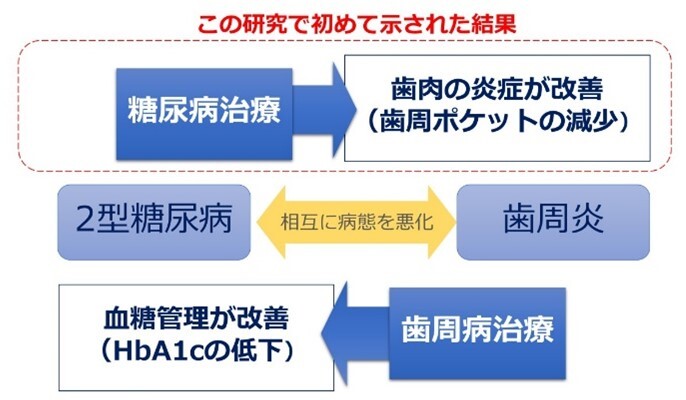
〔図2〕糖尿病と歯周炎の双方向の関係性
本研究は、口腔清掃が不十分な患者において、歯周炎の原因となる歯肉縁下歯石やプラークの除去をする歯周治療を行わず、ごく限られた歯面清掃のみで、糖尿病治療によって歯周ポケットの深さとプロービング時の出血などの歯周炎の検査値が統計学的有意に改善したことを初めて報告しました。そして、2型糖尿病をもつ患者さんの歯周炎は、血糖管理が困難な症例ほど、糖尿病治療によって改善する可能性が示唆されたと考えられます。これまでの疫学研究から示唆されてきた「糖尿病と歯周炎の双方向の関連」を、治療効果によって明確に裏付けるエビデンスとなります〔図2〕。
今回の結果から、糖尿病をもつ患者さんの歯周炎の治療においては、糖尿病治療によって歯周組織の炎症を軽減させることの臨床的な意義が明らかとなりました。今後も、糖尿病治療において医科歯科連携を促進すべきことが示唆されました。
今回の結果から、糖尿病をもつ患者さんの歯周炎の治療においては、糖尿病治療によって歯周組織の炎症を軽減させることの臨床的な意義が明らかとなりました。今後も、糖尿病治療において医科歯科連携を促進すべきことが示唆されました。
用語解説
※1歯周炎:プラーク(歯垢)が原因となり歯肉に炎症が生じ、歯を支える骨が吸収されている状態。近年では糖尿病や循環器疾患など全身との関わりも示されている。
※22型糖尿病:糖尿病のうち95%以上を占め、生活習慣と遺伝的な体質が重なることで、血糖値を下げるインスリンの作用が低下し、慢性的に高血糖になっている病態。成人で発症することが多い。
※3歯周ポケット:歯肉炎によって歯の周りで歯を支える骨が吸収され、それにともなって歯と歯肉の隙間が4mm以上の深さとなった病的な状態。深くなるほど歯周炎が進行している目安となる。
※4ヘモグロビンA1c(HbA1c):過去1−2ヶ月間の血糖値の状態を反映する検査値で、6.5%以上で糖尿病の診断基準となる。将来的な糖尿病合併症の発症リスクと密接に関わっており、血糖管理の重要な指標となる。
※22型糖尿病:糖尿病のうち95%以上を占め、生活習慣と遺伝的な体質が重なることで、血糖値を下げるインスリンの作用が低下し、慢性的に高血糖になっている病態。成人で発症することが多い。
※3歯周ポケット:歯肉炎によって歯の周りで歯を支える骨が吸収され、それにともなって歯と歯肉の隙間が4mm以上の深さとなった病的な状態。深くなるほど歯周炎が進行している目安となる。
※4ヘモグロビンA1c(HbA1c):過去1−2ヶ月間の血糖値の状態を反映する検査値で、6.5%以上で糖尿病の診断基準となる。将来的な糖尿病合併症の発症リスクと密接に関わっており、血糖管理の重要な指標となる。
論文情報
掲載誌: Journal of Clinical Periodontology
論文タイトル: Improvement of periodontal parameters following intensive diabetes care and supragingival dental prophylaxis in patients with type 2 diabetes: A prospective cohort study
研究者プロフィール

水谷 幸嗣(ミズタニ コウジ) Mizutani Koji
東京医科歯科大学病院 歯周病科 講師
・研究領域
歯周病学
問い合わせ先
<研究に関すること>
東京医科歯科大学 大学院医歯学総合研究科
歯周病学分野 水谷 幸嗣(ミズタニ コウジ)
<報道に関すること>
東京医科歯科大学 総務部総務秘書課広報係
〒113-8510 東京都文京区湯島1-5-45
E-mail:kouhou.adm@tmd.ac.jp
※E-mailは上記アドレス[@]の部分を@に変えてください。

