「全国規模の解析で明らかとなった 周術期の透析開始の予後への影響」【内田信一 教授、萬代新太郎 助教】
公開日:2022.8.19
国立大学法人東京医科歯科大学
獨協医科大学
獨協医科大学
「全国規模の解析で明らかとなった 周術期の透析開始の予後への影響」
― 手術前後の透析開始判断、治療成績の向上に貢献し得る成果 ―
― 手術前後の透析開始判断、治療成績の向上に貢献し得る成果 ―
ポイント
- 全国規模の入院データベースを用いて、大きな侵襲を伴う手術の周術期に透析開始を必要とした際の、治療成績(生存率とADLの低下率)を初めて明らかにしました。
- 手術の種類別に解析し、透析開始のリスクが特に高く、注意を要する手術が明らかになりました。
- 多くの手術で術後の透析開始が予後の悪化に関連しており、周術期の透析開始・時期の意思決定に新たな知見を提供し、内科的立場から外科治療成績の向上に貢献し得る成果と考えられました。
研究の背景
本邦で維持透析治療を受けている患者数は30万人を超えており、毎年推計4万人が新規に透析を開始しています。その背景には、本邦の1,300万人前後(成人の約8人に1人)が罹患する慢性腎臓病の存在が潜在します。透析開始のきっかけは多岐にわたりますが、大きな侵襲を伴う手術では、さまざまな要因で腎臓に負担がかかり、予定外に透析開始を必要とするケースが少なからず存在します。私たちの研究グループは以前にも、慢性腎臓病の背景に潜在する複雑な病態、多併存症を明らかにしてきましたが1)、大手術の前後(周術期)において透析開始を必要した場合の、治療成績(生存率やADLの低下率※1)にどの程度影響を及ぼすか、ほとんど分かっていませんでした。今回の研究によって、全国規模の調査を行い、維持透析例、透析を必要としなかった例と相対的に比較することで、これまで知られていなかった周術期の透析開始に関するリスクを明らかにしました。
研究成果の概要
本邦のDPC入院データベース※2の解析を通じて、周術期の透析開始が治療成績に与える影響について全国規模の実態調査を初めて行いました。本邦の8,000以上の病院施設のうち、DPC調査参加病院は5,000病院を超え、現在60%を超える入院症例を網羅しています。本研究は、2018年から2019年にかけて入院中に侵襲の大きな手術(本研究では従来の研究を参照し8種類に分類した大手術カテゴリー2)※3を解析に用いました)を受けた約99万例を対象にしました。傾向スコアマッチングによって年齢、性別、BMI、入院年といった背景がなるべく同条件となる3群(“透析開始群”、入院前から透析を継続的に行っていた“維持透析群”、透析を必要としなかった“非透析群”の各7,619例)を母集団として、ロジスティック回帰分析でリスク因子を解析しました。
3群を比較すると、非透析群の院内死亡率、ADL低下率が最も低い水準であり、世界的に見て本邦の優れた外科診療成績を反映した結果と考えられました。一方で、透析開始群のADL低下リスクは維持透析群と同等に高く、死亡リスクについては維持透析群以上を超えてリスクが高いことが分かりました。その他の因子については、入院時の高年齢、低ADL、多併存症、緊急入院、冠動脈バイパス術、下部消化管切除術(小腸切除術、結腸切除術、直腸切除術)、上部消化管切除術(胃切除術、または食道切除術)、は死亡リスク上昇と関連しました。ADL低下リスク上昇には、高年齢、多併存症、緊急入院、冠動脈バイパス術、整形外科手術(椎弓切除術/椎弓形成術/脊椎固定術、膝または股関節の関節形成術/人工骨頭挿入術/人工骨頭置換術、大腿・下腿の観血的骨折手術)が関連しました。
3群を比較すると、非透析群の院内死亡率、ADL低下率が最も低い水準であり、世界的に見て本邦の優れた外科診療成績を反映した結果と考えられました。一方で、透析開始群のADL低下リスクは維持透析群と同等に高く、死亡リスクについては維持透析群以上を超えてリスクが高いことが分かりました。その他の因子については、入院時の高年齢、低ADL、多併存症、緊急入院、冠動脈バイパス術、下部消化管切除術(小腸切除術、結腸切除術、直腸切除術)、上部消化管切除術(胃切除術、または食道切除術)、は死亡リスク上昇と関連しました。ADL低下リスク上昇には、高年齢、多併存症、緊急入院、冠動脈バイパス術、整形外科手術(椎弓切除術/椎弓形成術/脊椎固定術、膝または股関節の関節形成術/人工骨頭挿入術/人工骨頭置換術、大腿・下腿の観血的骨折手術)が関連しました。
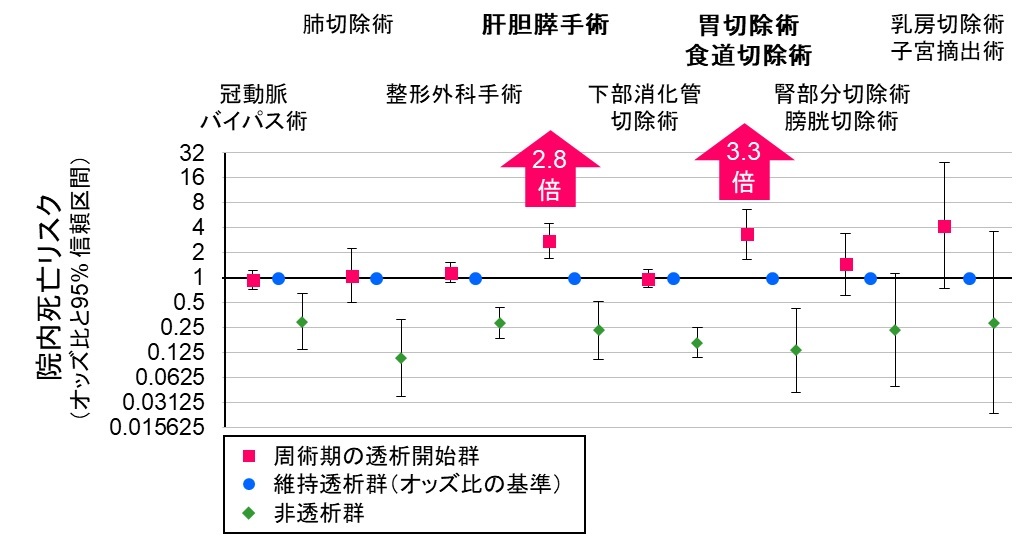
図1. 手術の種類に応じた透析開始群、維持透析群、非透析群のリスクの比較
このため手術の種類に応じて、維持透析群を基準に解析したところ、透析開始のリスクが高い手術が明らかとなりました。図1のように、肝胆膵手術(肝切除術、胆嚢切除術、膵臓切除術、または複数の切除術)と上部消化管手術の周術期に透析開始を要した際に、注意を要することがわかりました。それ以外の大手術でも、維持透析群と同等の高リスクではあるため、基本的に周術期に透析開始を要した場合は集学的な治療介入の重要性が再認識されました。
さらに透析開始のタイミングについて、手術の術前(術日の前日以前)と術後(手術日以降)に分けて解析を行いました。その結果、図2のように維持透析群を基準とした際、心臓手術(冠動脈バイパス術)と下部消化管切除術を除いたすべての手術で、術後の透析開始がリスク増加と関連することが分かりました。これらの手術においては、術前に透析開始も考慮される水準の腎機能障害を認めた場合は、透析を開始し全身状態が安定した上で手術に臨むことが治療成績の改善に結び付く可能性が示唆されました。観察研究である性質上、因果関係を証明するものではありませんので結果の解釈に慎重になる必要があります。また、データベースに検査データが含まれないため、術前の腎機能に応じた理想的な診療行動を明らかにするためにはさらに検証を続けていく必要があると考えられます。
さらに透析開始のタイミングについて、手術の術前(術日の前日以前)と術後(手術日以降)に分けて解析を行いました。その結果、図2のように維持透析群を基準とした際、心臓手術(冠動脈バイパス術)と下部消化管切除術を除いたすべての手術で、術後の透析開始がリスク増加と関連することが分かりました。これらの手術においては、術前に透析開始も考慮される水準の腎機能障害を認めた場合は、透析を開始し全身状態が安定した上で手術に臨むことが治療成績の改善に結び付く可能性が示唆されました。観察研究である性質上、因果関係を証明するものではありませんので結果の解釈に慎重になる必要があります。また、データベースに検査データが含まれないため、術前の腎機能に応じた理想的な診療行動を明らかにするためにはさらに検証を続けていく必要があると考えられます。
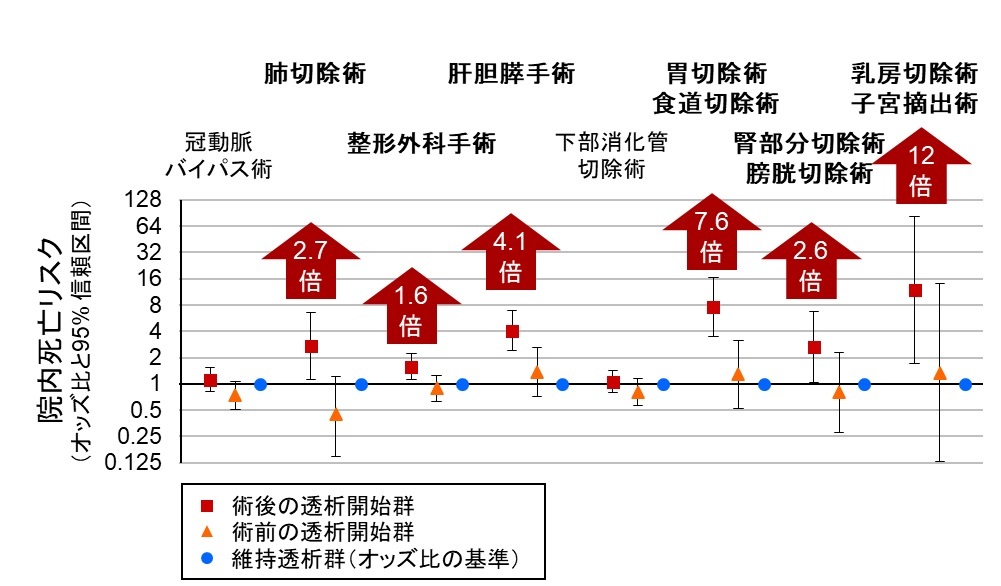
図2. 手術の種類に応じた術後透析導入群、術前透析導入群、維持透析群のリスクの比較
研究成果の意義
周術期の透析開始のリスクについて実態が明らかになり、診療に大きな注意を要することが分かりました。また、特定の手術や、術後に透析開始を要するケースで一層慎重な診療を要することが分かりました。従来、透析の開始基準については明確な判断基準がなく、腎機能などの採血データや、むくみの程度、体調などを考慮しながら適正なタイミングが個々の患者で見定められることが通例です。特に大手術は、診療医にとって最も透析開始判断が難しい要素の一つです。
本研究によって、透析開始と開始時期に関する診療行動に大きな影響を与える、新たな知見を得ることができました。必ずしも因果関係だけを反映した解析結果ではない点や、術後に透析開始が必要となる予測手段を明らかにしていくことが今後の課題ですが、元々本邦の外科診療は世界に誇る成績を有しており、内科的立場から外科治療成績のさらなる向上に貢献し得る成果と考えられました。
本研究によって、透析開始と開始時期に関する診療行動に大きな影響を与える、新たな知見を得ることができました。必ずしも因果関係だけを反映した解析結果ではない点や、術後に透析開始が必要となる予測手段を明らかにしていくことが今後の課題ですが、元々本邦の外科診療は世界に誇る成績を有しており、内科的立場から外科治療成績のさらなる向上に貢献し得る成果と考えられました。
用語解説
※1ADL: 日常生活動作(Activities of Daily Living)を指す言葉で、日常生活に必要不可欠な基本動作を指します。本邦は「生命寿命」という観点で長寿大国ですが、加齢などによりADLが低下してしまう期間を差し引いた「健康寿命」を延ばすことが、大きな課題として重要視されています。本研究では、周術期のADLスコアが入院時よりも20%以上低下した場合、ADLの低下と定義しました。ADLスコアは、①食事、②車椅子とベッド間の移乗、③整容、④トイレ動作、⑤入浴、⑥移動、⑦階段昇降、⑧更衣、⑨排便自制、⑩排尿自制、の10項目から算出した100点を満点としたBarthel Index(バーセルインデックス)を採用しています。「20%以上の低下」の他にも「5点以上の低下」など、いくつかのADL低下定義を用いて解析結果を提示しています。
※2DPCデータベース: DPC(Diagnostic Procedure Combination)は、本邦の入院患者に関する大規模データベースです。全国のDPC調査参加病院から収集された、退院時情報や診療報酬データなどから構成され、診断名・入院時併存症および入院後の合併症とそれらのICD-10コード、併存疾患、手術処置名、在院日数、退院時転機、入退院時の身体機能などの情報が含まれます。①診療報酬データベースであると同時に、②医療の透明性の向上(患者・国民)、③医療機関の客観的評価と比較(医療機関)、④医療資源の配分や政策の立案(医療政策)、のために運用される多面的に有効なデータベースです。
※3手術侵襲の大きな、従来多くの研究で用いられる大手術カテゴリーです。麻酔方法等は加味しておらず、解析の対象に1. 冠動脈バイパス術、2. 肺切除術、3. 整形外科手術(椎弓切除術/椎弓形成術/脊椎固定術、膝または股関節の関節形成術/人工骨頭挿入術/人工骨頭置換術、大腿・下腿の観血的骨折手術)、4. 肝胆膵手術(肝切除術、胆嚢切除術、膵臓切除術)、5. 下部消化管切除術(小腸切除術、結腸切除術、直腸切除術)、6. 上部消化管手術(胃切除術、または食道切除術)、7. 腎部分切除術(腎機能の喪失の大きい全摘を除く)、尿管切除術、膀胱切除術、8. 乳房切除術、子宮摘出術、を含めました。
※2DPCデータベース: DPC(Diagnostic Procedure Combination)は、本邦の入院患者に関する大規模データベースです。全国のDPC調査参加病院から収集された、退院時情報や診療報酬データなどから構成され、診断名・入院時併存症および入院後の合併症とそれらのICD-10コード、併存疾患、手術処置名、在院日数、退院時転機、入退院時の身体機能などの情報が含まれます。①診療報酬データベースであると同時に、②医療の透明性の向上(患者・国民)、③医療機関の客観的評価と比較(医療機関)、④医療資源の配分や政策の立案(医療政策)、のために運用される多面的に有効なデータベースです。
※3手術侵襲の大きな、従来多くの研究で用いられる大手術カテゴリーです。麻酔方法等は加味しておらず、解析の対象に1. 冠動脈バイパス術、2. 肺切除術、3. 整形外科手術(椎弓切除術/椎弓形成術/脊椎固定術、膝または股関節の関節形成術/人工骨頭挿入術/人工骨頭置換術、大腿・下腿の観血的骨折手術)、4. 肝胆膵手術(肝切除術、胆嚢切除術、膵臓切除術)、5. 下部消化管切除術(小腸切除術、結腸切除術、直腸切除術)、6. 上部消化管手術(胃切除術、または食道切除術)、7. 腎部分切除術(腎機能の喪失の大きい全摘を除く)、尿管切除術、膀胱切除術、8. 乳房切除術、子宮摘出術、を含めました。
参考文献
1)Mandai S, Ando F, Mori T, Susa K, Iimori S, Naito S, Sohara E, Uchida S, Fushimi K, Rai T. PLoS One. 2021; 16(11): e0258846. doi: 10.1371/journal.pone.0258846. eCollection 2021. Burden of kidney disease on the discrepancy between reasons for hospital admission and death: An observational cohort study.
2)Bykov K, Bateman BT, Franklin JM, Vine SM, Patorno E. Association of Gabapentinoids With the Risk of Opioid-Related Adverse Events in Surgical Patients in the United States. JAMA Netw Open. 2020; 3(12): e2031647. doi: 10.1001/jamanetworkopen.2020.31647.
2)Bykov K, Bateman BT, Franklin JM, Vine SM, Patorno E. Association of Gabapentinoids With the Risk of Opioid-Related Adverse Events in Surgical Patients in the United States. JAMA Netw Open. 2020; 3(12): e2031647. doi: 10.1001/jamanetworkopen.2020.31647.
論文情報
掲載誌:International Journal of Surgery
論文タイトル: Nationwide Mortality Associated with Perioperative Acute Dialysis Requirement in Major Surgeries
DOI:https://doi.org/10.1016/j.ijsu.2022.106816
研究者プロフィール

内田信一 (ウチダ シンイチ) SHINICHI UCHIDA
東京医科歯科大学大学院医歯学総合研究科
腎臓内科学分野 教授
・研究領域
腎臓 水・電解質輸送
東京医科歯科大学大学院医歯学総合研究科
腎臓内科学分野 教授
・研究領域
腎臓 水・電解質輸送

萬代 新太郎 (マンダイ シンタロウ) Shintaro Mandai
東京医科歯科大学大学院医歯学総合研究科腎臓内科学分野
東京医科歯科大学病院血液浄化療法部 助教
・研究領域
腎臓病 水・電解質輸送 サルコペニア
東京医科歯科大学大学院医歯学総合研究科腎臓内科学分野
東京医科歯科大学病院血液浄化療法部 助教
・研究領域
腎臓病 水・電解質輸送 サルコペニア

中野雄太(ナカノ ユウタ) Nakano Yuta
東京医科歯科大学 医歯学総合研究科
腎臓内科学分野 大学院生
・研究領域
腎臓病 水・電解質輸送
東京医科歯科大学 医歯学総合研究科
腎臓内科学分野 大学院生
・研究領域
腎臓病 水・電解質輸送

【共催研究者プロフィール】
賴 建光(ライ タテミツ) Tatemitsu Rai
獨協医科大学病院 腎臓・高血圧内科 教授
(前 東京医科歯科大学大学院医歯学総合研究科腎臓内科学分野
茨城県腎臓疾患地域医療学寄附講座 教授)
・研究領域
腎臓病 水・電解質輸送
賴 建光(ライ タテミツ) Tatemitsu Rai
獨協医科大学病院 腎臓・高血圧内科 教授
(前 東京医科歯科大学大学院医歯学総合研究科腎臓内科学分野
茨城県腎臓疾患地域医療学寄附講座 教授)
・研究領域
腎臓病 水・電解質輸送
問い合わせ先
東京医科歯科大学大学院医歯学総合研究科
腎臓内科学分野 氏名 内田信一(ウチダ シンイチ)
氏名 萬代新太郎(マンダイ シンタロウ)
E-mail: mandai.kid[@]tmd.ac.jp
<報道に関すること>
東京医科歯科大学 総務部総務秘書課広報係
〒113-8510 東京都文京区湯島1-5-45
E-mail:kouhou.adm[@]tmd.ac.jp
※E-mailは上記アドレス[@]の部分を@に変えてください。

