2024年度、東京科学大学病院は日本最大規模である11床のPACUを開設しました。
手術の成功は、手術室の中だけで完結するものではありません。実は、手術直後の数時間は、患者さんにとって非常に重要な時間帯なのです。当院のPACUについて、Q&A形式でご紹介します。
※本PACUは現在のところA,C棟の手術室(主に医科)の手術を対象としており、D棟の手術室(歯科)の手術は対象外となっております。
2024年度、東京科学大学病院は日本最大規模である11床のPACUを開設しました。
手術の成功は、手術室の中だけで完結するものではありません。実は、手術直後の数時間は、患者さんにとって非常に重要な時間帯なのです。当院のPACUについて、Q&A形式でご紹介します。
※本PACUは現在のところA,C棟の手術室(主に医科)の手術を対象としており、D棟の手術室(歯科)の手術は対象外となっております。

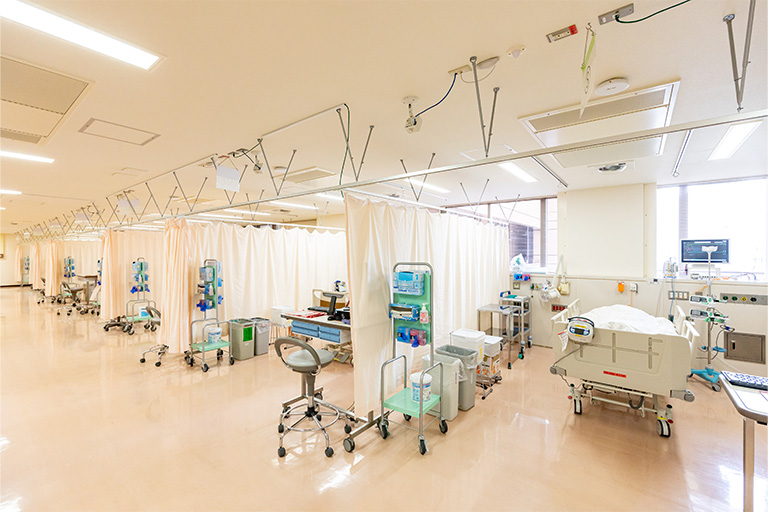
PACUは、Post-Anesthesia Care Unitの頭文字をとって「パキュー」と呼ばれています。
麻酔の後のケアをするユニットという意味なので、日本語では「麻酔後ケアユニット」としています。
手術や麻酔の直後は、
・出血
・呼吸や血圧の変動
・意識の混乱
・強い痛み
・吐き気や寒気
などが起こりやすく、全身状態が不安定な時間帯です。
従来、ICU(集中治療室)やHCU(ハイケアユニット)に入室しない患者さんは、手術後に直接一般病棟へ戻っていました。しかし一般病棟では多くの患者さんを同時にケアする必要があり、手術直後の繊細な管理には大きな負担がかかっていました。そこで、手術室と病棟をつなぐ『橋渡し』の場としてPACUが設置されました。
①安全性を高める専門的管理が受けられる
手術直後は、まだ回復過程のごく最初の段階であり、全身状態が不安定な時間帯です。
PACUでは専門スタッフ(医師と看護師)が常に状態を観察しているため、小さな変化も早期に発見し、すぐに対応できます。
術後の合併症は、発見が早いほど重症化を防げます。
PACUは、手術の成功を最後に仕上げる安全機構のような役割を担っています。


②苦痛を早く和らげ、安定した回復につなげられる
麻酔から覚めるときには、強い痛み、吐き気、寒気や震えなどの不快な症状が出ることがよくあります。
PACUでは、これらの症状に対して迅速に薬や処置で対応できるため、苦痛を最小限に抑えられます。
手術後すぐに一般病棟へ戻るのではなく、体の調子が落ち着くまで専門的な管理を受けることで、安心して病室に戻ることができ、より安定した術後の回復が始められます。
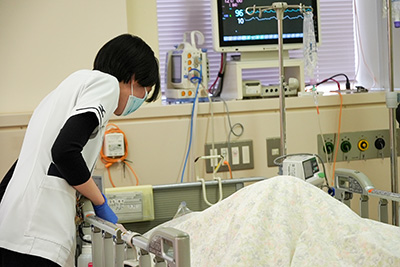
③ご家族にとっても安心
「手術が終わったあと、ちゃんと見てもらえているだろうか?」という不安は、ご家族にもあります。
PACUは、手術直後を専門チームが集中して管理する体制であり、患者さんだけでなく、ご家族の安心にもつながります。
手術は「終わってから」がとても大切です。PACUは、その大切な時間を守るための仕組みです。
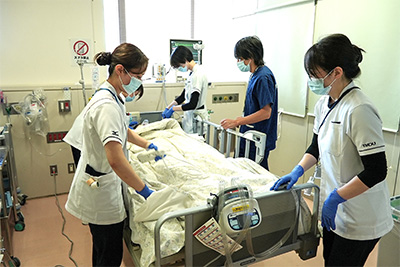
①手術直後の最も不安定な時間帯を、より安全により快適にするため
手術や麻酔の直後という重要な数時間を、専門スタッフが集中的に観察し、異常や不快な症状を早期発見・早期対応できる体制を整えることが最大の目的です。
②一般病棟の負担を軽減し、病院全体の医療の質を高めるため
従来は、ICU・HCUに入室しない患者さんは、手術後すぐに一般病棟へ戻っていました。その結果、病棟スタッフの負担が大きくなりやすい状況がありました。
PACUを設置することで、手術直後はPACUで集中管理、状態が安定してから一般病棟へ移動、という流れが確立し、病院全体の医療の質と効率の向上につながります。
③周術期医療を強化するため
手術は「手術室だけ」で完結するものではありません。手術前・手術中・手術後・社会復帰まで一貫して管理する「周術期医療」が重要です。
PACUは、手術室と病棟をつなぐ『橋渡し』の役割を担い、当院の周術期医療をより高度化していく重要な基盤となります。
④教育・研究病院としての責務
東京科学大学病院は大学病院として、医師や看護師の術後管理能力向上、多職種の高度な連携教育、医療の未来を背負う学生の教育、術後管理データの蓄積と研究、といった教育・研究面の役割も担っています。
PACUは、単なる設備ではなく、安全性向上・医療の高度化・人材育成を同時に実現する拠点でもあります。
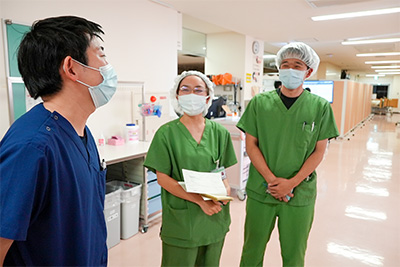

⑤国際水準の医療体制を整えるため
欧米ではPACUは標準的な仕組みです。高度医療を担う大学病院として、国際水準の術後管理体制を整えることも設置の大きな理由の一つです。
当院でのPACUの設置は、患者さん・医療者・病院全体の未来を見据えた先進的な取り組みです。
より安全で、より質の高い術後管理が可能になりました。また、効率化が進んで、より多くの患者さんに手術を提供できるようになりました。
病棟の看護師や外科系診療科の医師からは、術後の患者さんが安定していることや、他の業務ができる時間が増えていることについて高い評価を得ています。PACUは、当院にとってなくてはならないものとして定着しています。
PACUは、手術直後の患者さんを専門的に見守る場所として、複数の専門職が連携してチーム医療を行っています。
①麻酔科医、集中治療医
術後の全身状態を総合的に管理
術後合併症の判断
呼吸・意識・循環の安定化
痛みや吐き気のコントロール
緊急時の迅速対応
手術中の麻酔管理からバトンを引き継ぎ、術後まで一貫して患者さんを支える役割を担います。
②看護師(周術期看護を担当する看護師)
全身状態(血圧・脈拍・体温など)の継続的観察
痛み・不快症状の評価
創部や出血の確認
患者さんやご家族への安心の声かけ
手術部・病棟業務の効率化への関わり
患者さんの一番近くでおこなうPACU看護は、短時間で状態変化を見抜く高度な観察力が求められます。

③外科系診療科医師(必要時)
患者さんやご家族への手術内容の説明
術後合併症の判断
緊急処置の実施
PACU医師やPACU看護師と連携しながら、安全を確保します。
④その他の専門職
状況に応じて、薬剤師、臨床工学技士、医療安全管理部スタッフ、事務職員、などが関与することもあります。
PACUは単なる回復室ではなく、手術直後のリスクに立ち向かう専門チームの拠点です。
多職種が密に連携することで、患者さんが安心して術後の回復を始められる環境を整えています。

朝の情報共有・体制確認
患者さんの情報の共有
ベッド配置
スタッフ配置の確認
医療機器の点検 など
その日の手術が安全に行われるよう、万全の体制を整えます。

患者さんの受け入れ
手術室から患者さんが搬送されてきます。
呼吸・脈拍・血圧などのモニタリング開始
意識レベルの確認
出血や創部のチェック
痛み・吐き気の評価 など
患者さんのお話をうかがいながら観察します。
患者さんの滞在中
患者さんの状態に応じて、
鎮痛薬や制吐薬の投与
酸素投与や呼吸管理
血圧の調整
必要に応じて外科的な処置
小さな変化も見逃さず、迅速に対応します。
患者さんが一般病棟へ移動
全身状態が安定した段階で、一般病棟へお連れします。
PACUからの退室は、滞在時間で規定するのではなく、退室基準(表)に従ってPACU医師が許可をしているので、それぞれの患者さんがどの程度の時間で一般病棟へ戻れるかは一概には言えませんが、通常は1時間〜数時間です。
PACU医師とPACU看護師とで退室基準を確認
病棟への搬送
病棟看護師への申し送りと今後の観察ポイント共有
このようにPACUは、手術室と病棟をつなぐ『橋渡し』の役割を担います。

| 【意識】 | 呼びかけにある程度はっきり反応する、せん妄がない または、術前と同等 |
|---|---|
| 【鎮痛】 | NRS<4 |
| 【運動】 | 四肢が動く (ただし脊髄くも膜下麻酔後は、上肢が動く+下半身のブロック範囲が狭くなっている) 術中体位による神経障害なし |
| 【嘔気】 | なしまたは最小限 |
| 【呼吸】 | 呼吸回数10-25回/分 酸素投与下SpO₂≧96%、 酸素なしSpO₂≧93% パターンが良い、深呼吸ができる、咳ができる |
| 【循環】 | 心拍数が術前の±20% 収縮期血圧が術前の±20% |
| 【出血】 | ドレーンの量と性状は許容範囲 創部出血は許容範囲(包帯材の交換不要) |
| 【体温】 | 36.0℃以上、シバリングなし |
| 【投薬】 | 15分以内のオピオイド投与なし |
| 【懸念】 | 患者に対する懸念(なにか心配)なし |
解説)
NRS:痛みを0~10の点数で表す方法(0=まったく痛くない、10=想像できる最悪の痛み)
ブロック範囲:麻酔で「しびれている部分」がどこまで広がっているか
SpO₂:血液中の酸素の量を測る指標
ドレーン:体内にたまる血液や体液を外に逃がすための細い管
シバリング:寒さで震えるときのような体の震え
オピオイド:強い痛みを和らげるための鎮痛薬
院内の多くの部署から期待や応援を受けながら、よりよい周術期管理を目指してPACUを始めました。麻酔科と集中治療部で、医師の常駐体制を敷いています。第1に患者さんのため、第2に病院で一緒に働くすべての同僚のため、日々頑張っています。患者さんにも医療者にも「PACUがあってよかった」と言ってもらえて嬉しいです。若手医師たちもPACUでよい医療を経験するようになり、手術室での麻酔管理やICUでの術後管理の腕もぐんぐん上がっています。
PACUを利用するすべての人が心地よく利用できるように、看護スタッフ一丸となって看護業務に当たっています。術後状態が安定している患者さんにはスムーズに病棟にお戻り頂き、継続した関わりが必要と判断した患者さんには、懸念事項が払拭されるまでPACUで看護を提供します。患者さんや手術部・病棟の方からの感謝の言葉が私たちPACU看護師のやりがいになっています。
手術は終わった瞬間がゴールではなく、術直後こそ最も注意を要する大切な時間です。呼吸や循環が不安定になりやすいその時間帯を、麻酔科・集中治療部医師が専門的に管理してくださることで、患者さんの安全性はより高まっています。私たち外科医も安心して次の手術に集中でき、病棟へも安定した状態で引き継ぐことができるため、患者さんにとっても医療者にとっても大きな支えとなっています。PACUは周術期医療の質を底上げし、病院全体の安全と効率を支える重要な存在です。今後さらに活用が広がることを期待しています。
患者さんの呼吸・循環や術後の痛みが安定した状態で引き継ぐので、病棟看護師としても安心してその後の術後看護ができています。一般病棟に配属されている看護師も、3か月間しっかりPACU看護に携わるローテート体制が運用されているので、病棟でもPACUでの学びを活かして、周術期管理の実践やスタッフ指導に自信を持って活躍する看護師が増えています。

