神経膠腫glioma
神経膠腫(グリオーマ)は脳内に浸潤するように拡がる腫瘍で、手術を含めた集学的治療が必要です。当院では、MRI・PET・機能mapping・Navigation System・顕微鏡下摘出術などの最新のテクノロジーを使用して、 機能を温存しながら適確な手術を行っています。 術後には、病理診断に基づき放射線治療、化学療法等を組み合わせ た治療を行います。グリオーマの患者さんは手術後も継続した治療が必要なため、生活の質を重視した、個々の患者さんに合った最適な治療を心がけています。
グリオーマの患者さんの中には、進行が早く素早い対応が必要な方もいらっしゃいます。初診は月曜~金曜日の毎日対応しております。詳しくは外来診療のご案内をご覧ください。
神経膠腫(グリオーマ)とは
神経膠腫(グリオーマ)は脳腫瘍全体の約25‐30%を占め、最も多い脳腫瘍です。グリオーマには、膠芽腫、星細胞腫、乏突起膠腫、上衣腫など多くの種類があります。
グリオーマの症状
グリオーマの症状は頭蓋内圧亢進症状と局所神経症状の2つに大別されます。頭蓋内圧亢進症状は、腫瘍の増大、脳浮腫などが原因となって頭蓋内圧が亢進して出現する症状で、頭痛、悪心・嘔吐、うっ血乳頭が出現します。局所神経症状は、腫瘍により脳の一部が破壊されたり、圧迫されるために発生する症状です。部位により症状はさまざまですが、片麻痺や感覚障害、言語障害、視野障害、高次脳機能障害、痙攣発作などが生じることがあります。
グリオーマの術前検査
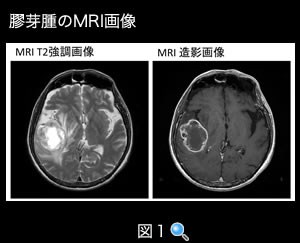
神経症状や臨床経過からグリオーマが疑われた場合には、CTやMRIの画像診断が,診断精度が高くかつ有用な検査法です。(図1)
(図1) 膠芽腫のMRI画像
更に、腫瘍と他の疾患を区別したり、腫瘍の悪性度を判断するために、MRSpectrograpy (MRS)やPET検査(Positron Emission Tomography:陽電子放射断層撮影)を行っています。
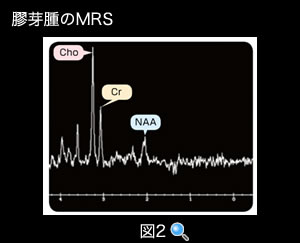
MRSは、MRIで捉えているプロトンの結合相手の物質によって、共鳴する周波数がわずかに異なることを利用して、これらの物質の相対的量を知ることができる検査です。膠芽腫などの悪性グリオーマではNAA(N-アセチルアスパラギン酸)の低下、 Cho(コリン)の上昇などがみられます(図2)。
(図2) 膠芽腫のMRS
Cho (コリン), Cr(クレアチニン), NAA(N-アセチルアスパラギン酸)のピークを示す。悪性グリオーマではNAAが低下、Choの上昇が出現します。
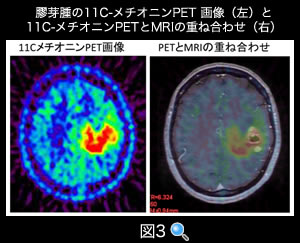
脳腫瘍の診断では、ブドウ糖の取り込み検査するFDG-PETが保険適応となっています。それに加え当院では、アミノ酸の一種であるメチオニンを使用した11C-メチオニンPET 検査をグリオーマの診断、治療効果の判定、放射線壊死との鑑別などに役立たせています(図3)。11C-メチオニンPET 検査では、悪性度の高い脳腫瘍(神経膠腫)で強い取り込みがみられ、悪性度を判別する指標にすることができます。
(図3) 膠芽腫の11C-メチオニンPET 画像(左)と11C-メチオニンPETとMRIの重ね合わせ(右)
悪性度の高い腫瘍細胞が存在する場所でメチオニンの取り込みが上昇しています。PETと造影MRIの重ね合わせでは、造影されていない部分にも悪性度の高い腫瘍細胞が存在することが分かります。
また、安全に手術を行うために、必要に応じ以下の検査が行われます。
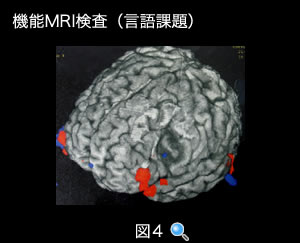
・機能MRI 検査 (functional MRI、図4)
言語課題をしながら撮影することにより、優位半球前頭葉の言語野を同定したり、運動課題を行いながら撮影することにより運動野を同定することができます。
(図4) 機能MRI検査(言語課題)
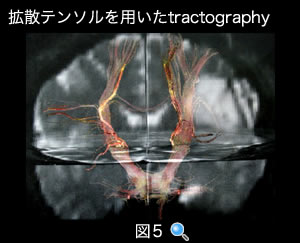
・拡散テンソルを用いたtractography (図5)
運動や言語の神経繊維を描出し、腫瘍との位置関係を明らかにします。
•脳血管撮影
•高次脳機能検査
グリオーマの手術
手術は、腫瘍を取りのぞき症状を改善させる目的と、摘出した腫瘍検体を用いて病理組織診断を行い腫瘍の種類を決定する目的があります。グリオーマの腫瘍摘出度と生存期間は強く関係しており、できるだけ多く摘出することが重要です。しかし、手術摘出により、意識障害、麻痺、言語障害などの重篤な後遺症がおこる可能性が高い部位に腫瘍が存在する場合、診断を目的とした生検を行います。重い神経障害をのこすことなく、なるべく多くの腫瘍を摘出するために、腫瘍の場所や種類に応じて、術中モニタリング(図6)、ニューロナビゲーションシステム(図7)、5-ALAを用いた 術中蛍光診断(図8)などの新しいテクノロジーを取り入れています。また、手術中に麻酔を一次的に切って患者さんを覚醒させ、言語機能や運動機能を確認する術中覚醒下手術(Awake surgery)を行う場合があります。
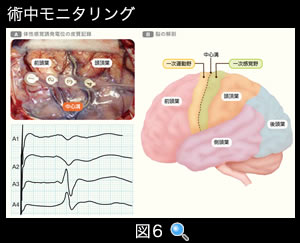
術中モニタリング
(図6)術中モニタリング
術中に上肢(正中神経)あるいは下肢(後脛骨神経)の末梢神経を皮膚表面から電気刺激して体性感覚誘発電位を誘発します。この体性感覚誘発電位を皮質で記録することにより、開頭手術時に中心溝(頭頂葉と前頭葉の境界で、中心溝の前方は一次運動野で、後方は一次感覚野となっている)を同定することができます。
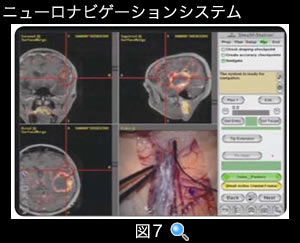
ニューロナビゲーションシステム
(図7) ニューロナビゲーションシステム
ニューロナビゲーションでは、手術で操作している部位の3次元的位置をリアルタイムに計測し、これを術前に撮影したMRIの画像の上に表示します。手術操作の部位が確認でき、的確な手術摘出を可能にします。
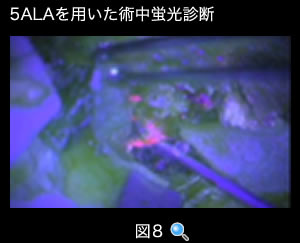
5-ALAを用いた 術中蛍光診断
グリオーマの手術では、正常の脳と腫瘍が、見た目では区別がつきにくいことがあります。手術前に、5-アミノレブリン酸(5-ALA)というお薬を内服していただくと、腫瘍細胞内にプロトポルフィリン(PPIX)という物質が蓄積されます。 PPIXは青色光線(400 〜410nm)により励起され、赤色蛍光(635nm 付近)を発します。当院では蛍光診断に対応する顕微鏡および外視鏡を用いて、5-ALAを用いた蛍光診断を行い、安全かつ的確な手術の手助けとしています。
(図8) 5ALAを用いた術中蛍光診断
膠芽腫の術野に、青色光線(400〜410nm)を当てると、悪性腫瘍細胞のみが赤く光り、的確な手術を施行するのに役立ちます。
病理診断と分子マーカーについて
手術で摘出された腫瘍は、病理検査によって診断が確定します。その結果に基づきその後の治療方針(放射線治療、化学療法)が決まるため、病理診断は大変重要です。
近年の分子生物学的研究の進歩により、グリオーマに関する遺伝子解析の知見が多く見出されてきています。DNA修復酵素の1つO6-methylguanine-DNA methyltransferase(MGMT)の 遺伝子プロモーター領域のメチル化がある膠芽腫をもつ患者さんの方が、メチル化が無い膠芽腫の患者さんに比べ、放射線治療とテモダールによる治療後の生命予後が良いことが報告されています。また、第1染色体単腕と第19染色体長腕の欠失(1p19q co-deletion),イソクエン酸デヒドロゲナーゼ1(IDH1)変異がある腫瘍は予後や化学療法の反応がよいこともわかってきました。当院ではMGMT, 1p19q, IDH1などの分子マーカーを調べ、適切な治療法の選択や治療効果の予測に役立たせています。
グリオーマの術後放射線・化学療法
脳実質に浸潤性に進展するグリオーマは、手術で完全に摘出することが難しい腫瘍のため、手術に加え、放射線や化学療法を併用した集学的治療を行います。
悪性グリオーマに対する術後標準治療
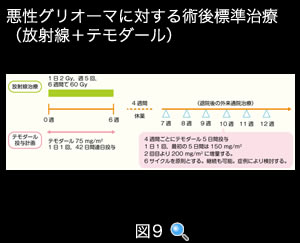
悪性グリオーマの標準的治療は、6週間(1日1回・週5回の放射線照射、トータル60Gy)の放射線療法と、テモダール(一般名:テモゾロミド)による化学療法を組み合わせて行います(図9)。テモダールには①経口薬があり外来通院での治療が可能なこと②脳血液関門での透過性が良く髄液移行が良好なこと③副作用が比較的少なく患者さんに優しい抗がん剤である、という利点があります。
(図9) 悪性グリオーマに対する術後標準治療(放射線+テモダール)
アバスチン(一般名:ベバシズマブ)
アバスチンはVEGFという血管内皮成長因子の働きを押さえる分子標的薬です。日本では2013年に悪性神経膠腫に対するアバスチン治療が保険適応になりました。アバスチンにより、腫瘍内の血管の増殖を抑え、腫瘍の増大速度を遅くしたり、脳浮腫の軽減が期待されます。初回は入院で安全性を確認し、問題なければ2回目以降は2週間に一度の注射を外来で行います。
ギリアデル
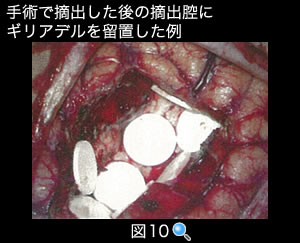
(図10) 手術で摘出した後の摘出腔にギリアデルを留置した例
ギリデアルは、カルムスチン(BCNU)という薬剤を生体内分解性ポリマー基材に含ませた脳内留置用の徐放製剤で、日本では2013年に保険適応となりました。手術で腫瘍を摘出した後の摘出腔に留置すると(図10)、カルムスチンが数週間にわたり徐々に放出されます。高濃度で腫瘍細胞に薬剤を行き渡らせることができる、全身的副作用が軽減される、などの利点があります。
定位放射線治療
ガンマナイフなどの定位放射線治療は患者さんのQOLを損なうことがほとんどなく、 他施設と緊密に連携し治療効果を挙げております。
グリオーマの外来維持治療
Tumor Treating Field 治療
当院では、悪性神経膠腫に対する治療選択肢の一つとして、頭皮に貼付した電極から交流電場を腫瘍部に与える「Optune Gio(Novo-TTF A100システム)」を導入しています。手術・放射線・化学療法と併用して、一部の新規悪性神経膠腫で適応となる治療です。2017年より運用を開始し、外来で複数の患者さんが本治療を受けられています。装置の装着や皮膚トラブルへの対応は外来看護師が支援し、必要に応じて皮膚科と連携します。2024年10月からは治療中の患者さん同士が経験や工夫を共有する交流会も開催しています。DSS(Device Support Specialist)および企業と密に連携し、患者さん一人ひとりに最適な治療環境の提供に努めています。

ノボキュア株式会社提供

グリオーマの研究と臨床試験〜より良い治療法と予後改善のために〜
グリオーマの患者さんの治療をより有効にするため、基礎研究や臨床研究にも積極的に取り組んでいます。また、今後のより良い治療法選択へ貢献するために、多施設共同試験にも参加しています。
図2,6,9出典:田村 郁「手術だけでは治せない悪性脳腫瘍(グリオーマ)とその補助療法」 Brain Vol2 No.9 2012年 p.827-833