研修医・学生の皆さんへ
東京医科歯科大学救命救急センターは医学教育に力を入れています
新専門医制度に向けたプログラム準備中
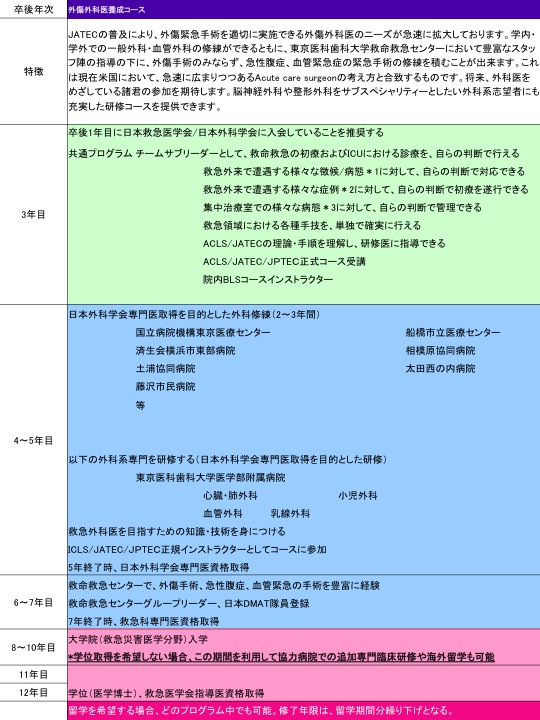
当センターは2017年の新専門医制度に向けたプログラムを準備しています。
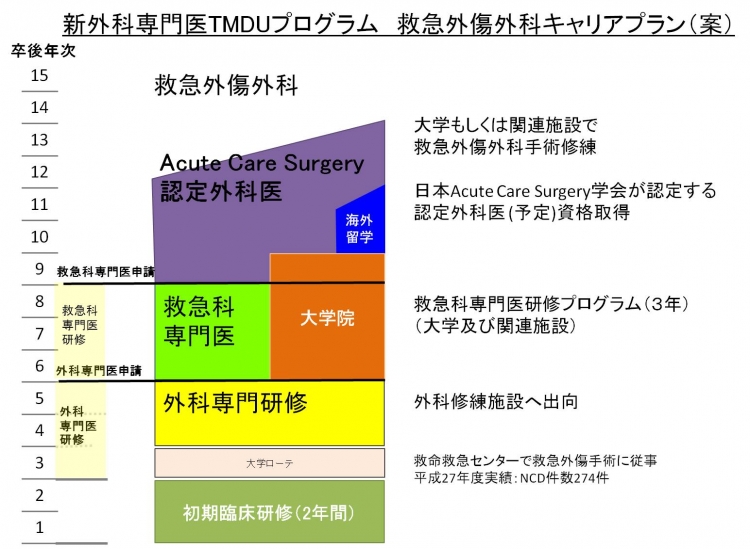
外傷外科医養成コースにおいては、消化器・一般外科と共同プログラムにより、救命救急センターに所属しながらNCD登録可能な外科研修施設での研修が可能なほか、外科専門医の維持も可能となる予定です。内科・集中治療においても同様に共同プログラムを準備中です。
外傷外科医養成コースにおいては、消化器・一般外科と共同プログラムにより、救命救急センターに所属しながらNCD登録可能な外科研修施設での研修が可能なほか、外科専門医の維持も可能となる予定です。内科・集中治療においても同様に共同プログラムを準備中です。
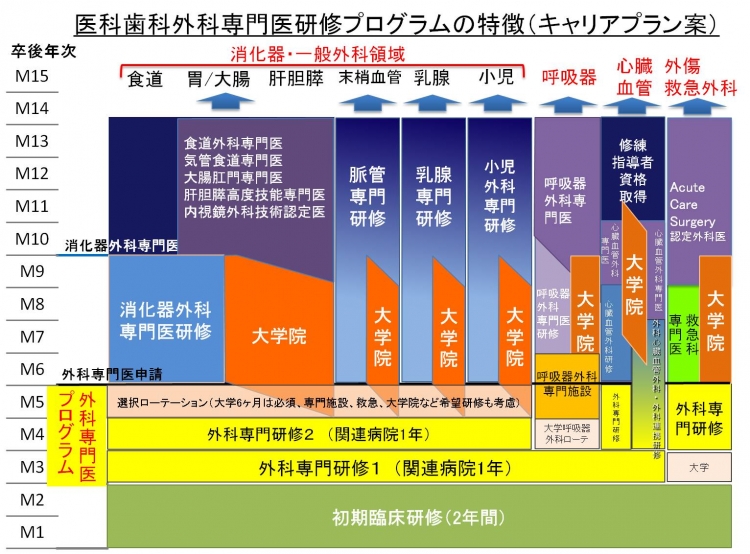
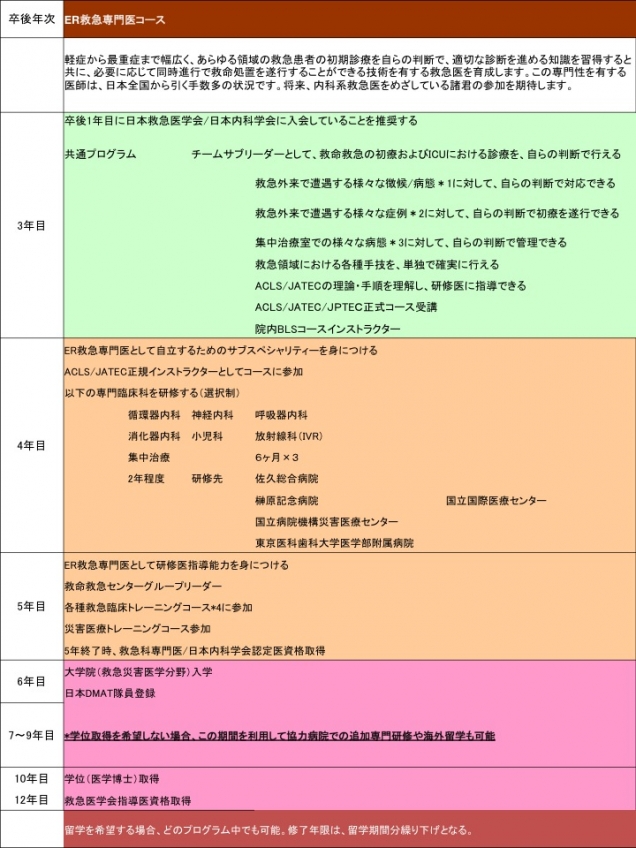
東京医科歯科大学 救急災害医学(ERセンター) 後期研修プログラム
3年目以降、以下の2つの研修コースを用意している。ER(内科系)・外傷外科(外科系)以外のサブスペシャリティーを希望する場合も、適切な研修プログラムを提供できる。これはあくまでもモデルケースとして例示しているもので、各個人の要望や事情に応じた柔軟な対応を考えている。
東京医科歯科大学救命救急センターは、30床の集中治療室と20名以上の専任救急医を擁する、国内屈指の規模の救命救急センターです。全ての救急搬送患者の初期診療を救急医が担当するER型救急と、重症患者の緊急手術や集中治療まで一貫して診療する独立一体型の救急診療を同時に実現した国内でも数少ない救急施設であり、年間7000台前後の救急車、年間1500名前後の緊急入院患者を数える、あらゆる領域のあらゆる重症度の救急疾患を診療します。ここでは東京医科歯科大学医学部の全ての医学生、年間100名以上の初期研修医、年間5名前後のレジデントが医学教育を受けています。
ERは豊富な総合診療の場です。ERにはあらゆる患者層の、あらゆる重症度の、あらゆる疾患や外傷が受診します。診療を通して、研修を受ける全ての医学生と研修医には、1) 病歴と身体診察から導きだされた臨床推論をベースにした診療、2) 幅広い医学知識と技術、3) EBMに沿った自己学習能力、4) 患者や多様な職種の医療者とのコミュニケーションスキル、5) 医療倫理とプロ意識の遵守、6) 医療システムの理解と活用、をゴールとした教育が行われます。心配無用、難しいことではありません。真摯にベッドサイドに立ち、教育の訓練を受けた東京医科歯科大学救命救急センターの指導医たちと共に診療をすることで自然に身につきます。
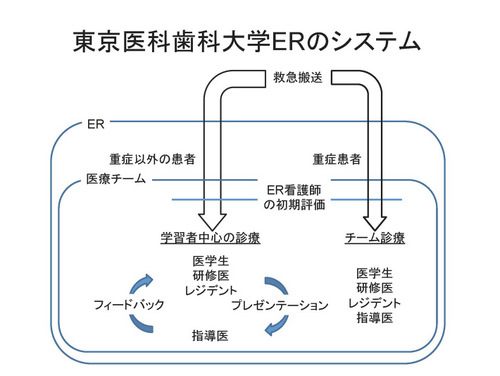
東京医科歯科大学救命救急センターは振り分け型の救急ではありません。ERから入院した、外傷、敗血症などの重症患者は初期治療から集中治療まで一貫して診療します。ICUを中心とした集中治療は医学教育のもうひとつの柱です、欠かさず毎朝行われる病棟患者のカンファレンス、病棟回診では、10名の教員を中心に精力的に教育が行われています。指導医から研修医まで10名前後からなる十分なマンパワーを有した3チームが、集中治療室の呼吸循環管理、感染症の治療、栄養、臓器障害、そして基礎疾患への介入、とトップレベルの集中治療を行います。ここでは、多彩な手技、人工呼吸器をはじめとした医療機器の操作を含めた、あらゆる集中治療の学習ができます。重症患者の診療は、今後のみなさんのキャリアの中でも得がたい教育体験になることを保証します。
加えて、毎朝の教育プログラム、心肺蘇生や外傷診療等のoff-the-job trainingも最新機器を備えた充実した設備の東京医科歯科大学スキルスラボを積極的に活用して行っており、シミュレーション教育にも力を入れております。
我々の教育に興味が有る方は見学を受け入れています。
ご希望の方は下記担当係まで『施設見学許可願』を提出してください。
詳しくは医局長 本藤 憲一 kenaccm(ここに@が入ります)tmd.ac.jpまでお問い合わせ下さい。
詳しくは医局長 本藤 憲一 kenaccm(ここに@が入ります)tmd.ac.jpまでお問い合わせ下さい。
| 〒113-8519 文京区湯島1-5-45 東京医科歯科大学医学部附属病院 総務課 総合教育研修係 宛 |
|---|
施設見学許可願ダウンロード
- 施設見学許可願(Word:5.64 KB)
日本の医療は救急医を求めています。
従来の医療システムが機能しなくなり医療崩壊を招きました。現在、医療の大きな変革期を迎えています。旧来の専門細分化された診療体制では、現在の医療崩壊を打破することは不可能であり、新しい変革の動きの中で、救急科専門医が重要な役割を担うと考えられています。これから10年後、救急科専門医の存在価値が高く評価されているでしょう。
もともと日本の救急医は、外傷、熱傷、中毒、ショックなどの重症救急、いわゆる三次救急を診療する専門医として成立しました。一方、初期・二次救急の一般救急医療は、従来、救急医以外によって支えられていましたが、近年では救急を専門としない医師たちのリスク回避の傾向が強まり、救急医療のリソースは危機的に減少しています。社会のインフラたる救急医療への国民の要求は高いものです。高い「質」と、いつでもどこでも提供する「量」の二つが同時に求められています。この困難で巨大な需要に、従来の各診療科の持ち回りによる救急が不十分であるのは明らかです。「軽症から重症まで、救急患者は全て救急医が診療することが望ましい」と、救急医の領域が大きく拡張されてきています。
このような救急医の高いニーズに対して、救急科専門医は全国で少なくとも2500人不足しています(日本救急医学会の試算)。救命救急センターの救急科専門医数は平均4.22人であり救急科専門医の数が2人以下の救命救急センターが、今も60施設(35%)も存在しています(厚生労働省の調査)。救急医の育成は緊喫の社会的課題です。
救急医を配置できた病院には複合的な多くのメリットがあります。救急医療の質的な向上、救急患者受け入れが増加する量的な向上、それに加えて良質な医学教育の機会を提供できます。また、専門医を救急から開放して、本来業務に専念させることができるようになります。救急医の育成は、あらゆる医療の改善に繋がる鍵なのです。
東京医科歯科大学ERセンター(救急災害医学)では、優秀な救急科専門医を育成する優れた研修プログラムを持っています。
これら多様化する社会的ニーズに応えることの出来る救急医・救急科専門医を数多く育成するための実効性のある養成プログラムが求められています。大学附属病院は、こういった社会の要求に対応するべく人材を育成し、社会に送り出すことが使命です。活性度および質の高い救急医療の実践にあたっては、充実した救急科スタッフ(日本救急医学会指導医、救急科専門医)を核とした救急部門の存在と、さらに専門の臨床各科との連携が必須であり、大学病院では、各科に優れたスタッフがそろっていることから、優秀な救急医を育成する上では、有利な環境にあります。平成18年4月1日より東京医科歯科大学医学部附属病院では、救急部門の陣容を増強し、新しくERセンターとして診療を開始しました。平成17年度の救急診療実績は、年間救急車受け入れ4,500台を既に数えていましたが、平成18年 4月からは、従来の救急車受入台数を大きく上回る平均20台/日(7300台/年)と急増しています。豊富な症例数こそが、優秀な救急医を育成する上で最も重要な条件です。7月20日からは東京消防庁の3次救急専用電話回線(ホットライン)を設置し、本格的に3次救急医療も開始し、重症外傷をはじめ、最重症の救急患者を24時間365日体制で受け入れています。
東京都内の大学病院併設型の救命救急センターは、独立して3次救急のみに特化した診療体制をしいているものばかりです。初期・2次救急診療も充実して学べる体制は、東京医科歯科大学の特徴といえます。ERセンターの専従医は10名体制であり、うち日本救急医学会指導医5名の陣容で診療にあたっています。また外傷初期診療標準化トレーニングコース(JATEC)のインストラクターが4名、心肺蘇生標準化トレーニングコース(ICLS)のコースのディレクター資格者1名、インストラクター4名、アメリカ心臓病協会のACLSコースインストラクター2名と、各種のトレーニングコースに関する豊富な経験と高い指導力を持っています。
東京医科歯科大学で、別紙で紹介している救急科専門医コース(「ER救急専門医コース」もしくは「外傷外科医養成コース」)を選択し、効果の高い研修を修了すれば、臨床家としては、大都市、地方都市の中核病院の救急部門で、部長・医長クラスでの診療が、教育・指導者としては、全国の主要な大学病院の救急部での有望なポストでの活躍が約束されます。もちろん東京医科歯科大学で、臨床指導・教育・研究活動を担っていただくことも期待しております。
もともと日本の救急医は、外傷、熱傷、中毒、ショックなどの重症救急、いわゆる三次救急を診療する専門医として成立しました。一方、初期・二次救急の一般救急医療は、従来、救急医以外によって支えられていましたが、近年では救急を専門としない医師たちのリスク回避の傾向が強まり、救急医療のリソースは危機的に減少しています。社会のインフラたる救急医療への国民の要求は高いものです。高い「質」と、いつでもどこでも提供する「量」の二つが同時に求められています。この困難で巨大な需要に、従来の各診療科の持ち回りによる救急が不十分であるのは明らかです。「軽症から重症まで、救急患者は全て救急医が診療することが望ましい」と、救急医の領域が大きく拡張されてきています。
このような救急医の高いニーズに対して、救急科専門医は全国で少なくとも2500人不足しています(日本救急医学会の試算)。救命救急センターの救急科専門医数は平均4.22人であり救急科専門医の数が2人以下の救命救急センターが、今も60施設(35%)も存在しています(厚生労働省の調査)。救急医の育成は緊喫の社会的課題です。
救急医を配置できた病院には複合的な多くのメリットがあります。救急医療の質的な向上、救急患者受け入れが増加する量的な向上、それに加えて良質な医学教育の機会を提供できます。また、専門医を救急から開放して、本来業務に専念させることができるようになります。救急医の育成は、あらゆる医療の改善に繋がる鍵なのです。
東京医科歯科大学ERセンター(救急災害医学)では、優秀な救急科専門医を育成する優れた研修プログラムを持っています。
これら多様化する社会的ニーズに応えることの出来る救急医・救急科専門医を数多く育成するための実効性のある養成プログラムが求められています。大学附属病院は、こういった社会の要求に対応するべく人材を育成し、社会に送り出すことが使命です。活性度および質の高い救急医療の実践にあたっては、充実した救急科スタッフ(日本救急医学会指導医、救急科専門医)を核とした救急部門の存在と、さらに専門の臨床各科との連携が必須であり、大学病院では、各科に優れたスタッフがそろっていることから、優秀な救急医を育成する上では、有利な環境にあります。平成18年4月1日より東京医科歯科大学医学部附属病院では、救急部門の陣容を増強し、新しくERセンターとして診療を開始しました。平成17年度の救急診療実績は、年間救急車受け入れ4,500台を既に数えていましたが、平成18年 4月からは、従来の救急車受入台数を大きく上回る平均20台/日(7300台/年)と急増しています。豊富な症例数こそが、優秀な救急医を育成する上で最も重要な条件です。7月20日からは東京消防庁の3次救急専用電話回線(ホットライン)を設置し、本格的に3次救急医療も開始し、重症外傷をはじめ、最重症の救急患者を24時間365日体制で受け入れています。
東京都内の大学病院併設型の救命救急センターは、独立して3次救急のみに特化した診療体制をしいているものばかりです。初期・2次救急診療も充実して学べる体制は、東京医科歯科大学の特徴といえます。ERセンターの専従医は10名体制であり、うち日本救急医学会指導医5名の陣容で診療にあたっています。また外傷初期診療標準化トレーニングコース(JATEC)のインストラクターが4名、心肺蘇生標準化トレーニングコース(ICLS)のコースのディレクター資格者1名、インストラクター4名、アメリカ心臓病協会のACLSコースインストラクター2名と、各種のトレーニングコースに関する豊富な経験と高い指導力を持っています。
東京医科歯科大学で、別紙で紹介している救急科専門医コース(「ER救急専門医コース」もしくは「外傷外科医養成コース」)を選択し、効果の高い研修を修了すれば、臨床家としては、大都市、地方都市の中核病院の救急部門で、部長・医長クラスでの診療が、教育・指導者としては、全国の主要な大学病院の救急部での有望なポストでの活躍が約束されます。もちろん東京医科歯科大学で、臨床指導・教育・研究活動を担っていただくことも期待しております。